ΥΠΗΡΕΣΙΕΣ

Επεμβάσεις SASI / SAPI / SADI
Επέμβαση SASI: Στομαχο-ειλεική παράκαμψη μιας αναστόμωσης με γαστρεκτομή sleeve
Aποτελεί έναν νέο τύπο Bαριατρικής – Mεταβολικής χειρουργικής επέμβασης, που έχει τόσο περιοριστικά όσο και δυσαπορροφητικά αποτελέσματα. Eίναι ιδανική για όσους έχουν σακχαρώδη διαβήτη II.
Ποιά ανάγκη καλύπτει η νέα αυτή επέμβαση;
Το Γαστρικό Μανίκι (Sleeve) και η Πτύχωση 3 στρωμάτων, αποτελούν τις κορυφαίες επεμβάσεις μεταβολικής-βαριατρικής χειρουργικής σήμερα.
Παρά τα αδιαμφισβήτητα εξαιρετικά αποτελέσματα τους, ορισμένοι ασθενείς τείνουν να ανακτούν βάρος κάποια χρόνια μετά το Sleeve.
Συνάδελφοι από την Ευρώπη και την Ασία, αφουγκραζόμενοι αυτά τα επιστημονικά δεδομένα, προέβησαν στην προσθήκη της ειλεϊκής παράκαμψης στην κλασσική κάθετη γαστρεκτομή, καταλήγωντας στον νέο αυτό τύπο επέμβασης.
H επέμβαση αυτή επινοήθηκε μόλις το 2012. Κατόπιν τροποποιήθηκε και η τεχνική που εφαρμόζουμε σήμερα χρονολογείται από το 2015.
• Οι ορμονικές μεταβολές που ακολουθούν το Sleeve, ενδεχομένως να μην επαρκούν για να αναχαιτίσουν μακροπρόθεσμα, μια ενδεχόμενη υποτροπή του σακχαρώδη διαβήτη τύπου 2.
• Ορισμένοι ασθενείς ενδέχεται να ανακτήσουν βάρος, 5-8 χρόνια μετά το Sleeve για διάφορους λόγους.
• Το Sleeve συμβάλλει στην ανάπτυξη παλινδρόμησης σε μια μερίδα ασθενών, ή και επιδεινώνει τα ήδη υπάρχοντα συμπτώματά τους.
• Σε ασθενείς με υπερνοσογόνο παχυσαρκία (με ΔΜΣ >50 ), το αμιγές Sleeve ενδεχομένως να έχει μικρότερη αποτελεσματικότητα στην απώλεια βάρους, συγκριτικά με όσους έχουν ΔΜΣ < 50.
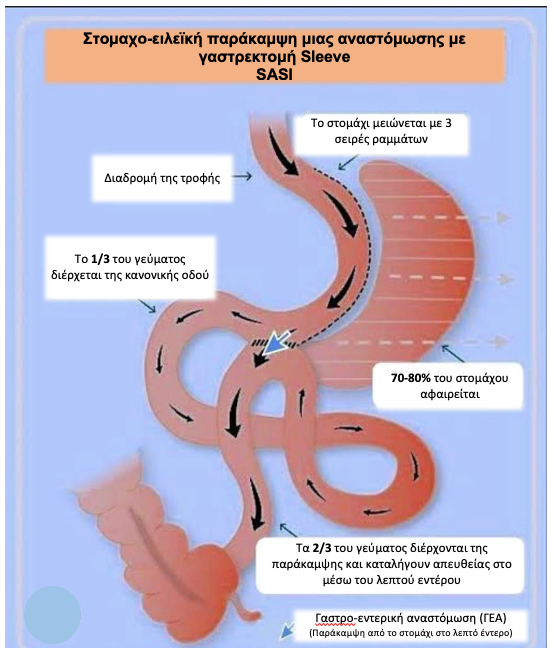
Στο αρχικό στάδιο της επέμβασης ο ασθενής υποβάλλεται στην κλασική κάθετη γαστρεκτομή (Sleeve), κατά την οποία απομακρύνεται το 75-80% του στομάχου.
Ήδη από το πρώτο στάδιο της επέμβασης ο βαριατρικός ασθενής αποκτά πολλαπλά οφέλη καθώς:
• Επιτυγχάνεται μείωση της ορμόνης της γκρελίνης γνωστής και ως ορμόνης της πείνας, κατά 60-70%. Η γκρελίνη παράγεται στο θόλο του στομάχου ο οποίος αφαιρείται κατά τη γαστρεκτομή.
ΠΕΡΙΓΡΑΦΗ ΤΗΣ ΕΠΕΜΒΑΣΗΣ
ΔΕΥΤΕΡΟ ΣΤΑΔΙΟ ΕΠΕΜΒΑΣΗΣ
Στο δεύτερο στάδιο της επέμβασης, μετά την γαστρεκτομή, πραγματοποιείται μια εκτροπή/παράκαμψη συνδέοντας το στομάχι με το τερματικό τμήμα του λεπτού εντέρου, τον ειλεό. Η διαδικασία αυτή προσφέρει μια συνεπικουρική δυσαπορροφητική ιδιότητα στην προηγηθείσα γαστρεκτομή. Για παράδειγμα αν ένας ασθενής καταναλώσει ένα γεύμα 600 θερμίδων, τότε ο οργανισμός του, υπολογίζεται οτι θα απορροφήσει περίπου 350 θερμίδες. Οι υπόλοιπες 250 θα διέλθουν της παράκαμψης στο τερματικό τμήμα του λεπτού εντέρου, και δεν θα απορροφηθούν.
Επομένως η επέμβαση έχει ένα διττό αποτέλεσμα:
Ο ασθενής τρώει μεν λιγότερο, λόγω της μειωμένης χωρητικότητας του στομάχου και του επιταχυμένου αισθήματος κορεσμού, αλλά και από την ήδη μειωμένη ποσότητα τροφής πoυ λαμβάνει, ο οργανισμός του απορροφά ακόμα μικρότερο μέρος θερμίδων.
Ποιά είναι τα σημαντικά πλεονεκτήματα του SASΙ;
Καθώς δεν διαιρείται το δωδεκαδάκτυλο. Επίσης, η ειλεϊκή παράκαμψη (το δεύτερο στάδιο της επέμβασης), είναι ένα πρόσθετο βήμα μετά την ολοκλήρωση του Sleeve, το οποίο δεν παρατείνει σημαντικά τον χειρουργικό χρόνο
Αν για κάποιο λόγο κριθεί απαραίτητο, ο ασθενής επανέρχεται πλήρως στην πρότερη κατάσταση
• Ο ασθενής έχει τη δυνατότητα να υποβληθεί αρχικά αποκλειστικά σε Sleeve
• Αν κατά τη μακροπρόθεσμη μετεγχειρητική του παρακολούθηση διαπιστωθεί ότι δεν έχει πετύχει το 100% του στόχου του, τότε μπορεί να υποβληθεί στη δεύτερη φάση της επέμβασης, στη γαστρο-εντερική αναστόμωση
Έτσι αποφεύγεται ο υπαρκτός κίνδυνος να αναπτύξει ο ασθενής μετεγχειρητικά σιδηροπενική αναιμία, οστεοπενία και οστεοπόρωση μια επιπλοκή που καταγράφεται στο 5% όσων κάνουν γαστρικό bypass
• Το Sleeve είναι μια επέμβαση υψηλών ενδογαστρικών πιέσεων. Η προσθήκη της ειλεϊκής αναστόμωσης ταυτόχρονα με το Sleeve μειώνει την πίεση στο στομάχι και περιορίζει τον κίνδυνο ανάπτυξης διαφυγής και μετεγχειρητικής παλινδρόμησης
• Ελάχιστη η πιθανότητα ανάπτυξης μετεγχειρητικού dumping syndrome
• Σε σχέση με άλλες βαριατρικές επεμβάσεις, προξενεί ελάχιστη έως μηδανιμή δυσαπορρόφηση θρεπτικών συστατικών
• Μηδαμινή δυσαπορρόφηση πρωτεϊνών
• Επιφέρει σημαντική απώλεια βάρους
• Προκαλεί ύφεση του σακχαρώδους διαβήτη
• Δεν προκαλεί συνήθεις επιπλοκές που ταλαιπωρούν του ασθενείς όπως εμέτους, δυσφαγία, διάρροια και μετεωρισμό.
• Τα συμπτώματα παλινδρόμησης βελτιώνονται στο 90% των ασθενών
• Η βελτίωση αυτή, ενδεχομένως να ασκεί προστατευτική επίδραση από τις δυσάρεστες συνέπειες της μακροχρόνιας παλινδρόμησης, όπως ο Οισοφάγος Barrett
• Η επέμβαση δεν προκαλεί de novo παλινδρόμηση
• Μπορεί να πραγματοποιηθεί ως αναθεωρητική επέμβαση (revisional) σε όσους ανέπτυξαν παλινδρόμηση μετά από Sleeve. H προσθήκη της γαστροεντερικής αναστόμωσης μειώνει την ενδογαστρική πίεση και προκαλεί ύφεση των συμπτωμάτων της παλινδρόμησης.
Τα αποτελέσματα της επέμβασης SASI
Εξαιρετική απώλεια βάρους
• Όσοι έχουν ΔΜΣ < 50, αναμένεται να χάσουν το 65-94% του περίσσειου βάρους τους, σε διάστημα ενός έτους μετά την επέμβαση.
• Το εύρος της διαφοράς αυτής ενδεχομένως να σχετίζεται με την εμπειρία του χειρουργού.
• Μεγαλύτερη χειρουργική εμπειρία, συνεπάγεται βέλτιστη τεχνική και υψηλότερη αποτελεσματικότητα.
• Όσοι έχουν ΔΜΣ > 50 αναμένεται να χάσουν τουλάχιστον το 65% του περίσσειου βάρους τους σε διάστημα ενός έτους μετά την επέμβαση.
Σημαντική βελτίωση του μεταβολικού συνδρόμου και του σακχαρώδη διαβήτη τύπου 2
Κατά το πρώτο πετεγχειρητικό έτος:
• Η υπέρταση βελτιώνεται στο 36-90% των ασθενών
• Η υπερλιπιδαιμία βελτιώνεται στο 65-100% των ασθενών
• Η δυσλπιδαιμία βελτίωνεται στο 65-88% των ασθενών
Η βελτίωση του Σακχαρώδη Διαβήτη τύπου 2, κυμαίνεται μεταξύ 78,5-100%, ποσοστό σημαντικά υψηλότερο σε σχέση με το αμιγές Sleeve (72-81,6%).
ΣΕ ΠΟΙΟΥΣ ΑΠΕΥΘΥΝΕΤΑΙ
• Η μέθοδος αυτή συνιστά μια -συγκριτικά με το αμιγές Sleeve- ανώτερη και επαυξημένη μέθοδο, για ασθενείς που απαιτείται να χάσουν πολλά κιλά και έχουν BMI > 40.
• Για όσους έχουν Σακχαρώδη διαβήτη τύπου ΙΙ.
• Ο διττός μηχανισμός απώλειας βάρους ενδείκνυται για τις περιπτώσεις ασθενών που καταναλώνουν γλυκά ή αλκοόλ.
• Είναι μια επιλογή για όσους εχόυν υποβληθεί στο παρελθόν σε άλλου τύπου βαριατρικό χειρουργείο και αναζητούν μια Revision επέμβαση ( επανεπέμβαση).
Μετεγχειρητικές επιπλοκές SASI
Η SASI είναι μια εξαιρετικά ασφαλής επέμβαση. Η πιθανότητα εμφάνισης ήπιων και άμεσα αντιμετωπίσιμων επιπλοκών, είναι παρόμοια με αυτή του αμιγούς Sleeve.
Η επέμβαση δεν σχετίζεται με πιο σοβαρές επιπλοκές όπως:
• Διαφυγή από τη γραμμή συρραφής
• Αιμορραγία
• Στένωση μετά την από τη στομαχο-ειλεϊκή παράκαμψη
• Χολικός εμετός (εμφανίζεται στο 5,8% των ασθενών)
• Διάρροια (εμφανίζεται στο 2,7% των ασθενών)
• Dumping syndrome
• Παλινδρόμηση χολής στο στομάχι
• Έλκος γαστροεντερικής αναστόμωσης
Επέμβαση SAPI
Στομαχο-ειλεϊκή παράκαμψη μιας αναστόμωσης μεγαστρική πτύχωση
Η επέμβαση SAPI μοιράζεται το ίδιο διττό μηχανισμο δράσης που περιγράψαμε στην επέμβαση SASI.
Η διαφορά των δύο επεμβάσεων είναι ότι στο αρχικό στάδιο της SAPI, ο ασθενής αντί να υποβληθεί σε κάθετη γαστρεκτομή (Sleeve), υποβάλλεται σε πτύχωση 3 στρωμάτων.
Ποιά είναι τα πλεονεκτήματα της επέμβασης SAPI σε σχέση με τη SASI;
Ένα συγκριτικό πλεονέκτημα της SAPI είναι οτι ο ασθενής δεν κινδυνεύει από διαφυγή από τη γραμμή συρραφής, καθώς η επέμβαση δεν περιλαμβάνει συρραφή του στομάχου ή αναστομωτικές γραμμές.
Το κόστος της επέμβασης είναι μικρότερο διότι χρησιμοποιούνται λιγότερα υλικά. Στο SASI απαιτούνται επιπλέον 5-6 φυσίγγια («cartridges»), επομένως αναπόφευκτα το κόστος του ανεβαίνει.
H SAPI υπερτερεί σε χειρουργικούς χρόνους. Η μέση διάρκεια της επέμβασης είναι μόλις 66-88 λεπτά. Αντιθέτως στη SASI, ο χειρουργικός χρόνος σχεδόν διπλασσιάζεται, καθώς απαιτούνται συνήθως 120 λεπτά για την ολοκλήρωσή της.
Στη SASI ο ασθενής εκτιμάται ότι θα μείνει στην κλινική για 5 μέρες.
Στη SAPI αναμένεται να μείνει μια μέρα λιγότερη (4 ημέρες).
Τα αποτελέσματα της επέμβασης SAPI
Ο ασθενής αναμένεται να χάσει το 75% του πλεονάζοντος βάρους του, μέσα σε ένα χρόνο μετά την επέμβαση
Κατά το πρώτο μετεγχειρητικό έτος έχει καταγραφεί:
• Πλήρης ύφεση του σακχαρώδη διαβήτη τύπου 2 στο 85,7% των ασθενών και βελτίωση του στο υπόλοιπο 14,4%
• Μείωση της υπερλιπιδαιμίας στο 81,8% των ασθενών
• Μείωση της υπέρτασης στο 77,8% των ασθενών
H επέμβαση SAPI επιταχύνει το αίσθημα κορεσμού μέσω διττού μηχανισμου:
• Η πτύχωση οδηγεί στην πρώιμη πλήρωση του στομάχου, καθώς περιορίζει σημαντικά τον όγκο του
• Η νέα δίοδος των θρεπτικών συστατικών στον ειλεό συνδέεται με ταχύ αίσθημα κορεσμού
• Το αίσθημα του κορεσμού φαίνεται να διαμεσολαβείται από τον υποθάλαμο του εγκεφάλου και να συνδέεται με την απελευθέρωση εντερικών ορμονών
Μετεγχειρητικές επιπλοκές SAPI
Η SAPI είναι μια εξαιρετικά ασφαλής επέμβαση. Οι επιπλοκές που αναφέρονται πιο συχνά είναι
• Xoλικός εμετός: αφορά λιγότερο από το 6% των ασθενών
• Παλινδρόμηση χολής
• Έλκος γαστρο-εντερικής αναστόμωσης: έχει καταγραφεί στο 0,5% τω ασθενών
Τι είναι η επέμβαση SADI-S
(Single Anastomosis Duodenal Switch or Ileal bypass)
Πρόκειται για μια πρόσφατη υποαπορροφητική Βαριατρική – Μεταβολική επέμβαση, η οποία εισήχθη το 2007 από τους Sanchez-Pernaute και Torres. Αποτελεί μια τροποποιημένη και απλούστερη εκδοχή της παραδοσιακής χολοπαγκρεατικής παράκαμψης (BPD-DS).
Έχει λάβει έγκριση τόσο από την IFSO (International Federation for the Surgery of Obesity and Metabolic Disorders) όσο και από την ASMBS (American Society for Metabolic and Bariatric Surgery) και είναι ιδανική για όσους έχουν υπερνοσογόνο παχυσαρκία (ΔΜΣ >40) και αρρύθμιστο σακχαρώδη διαβήτη. Μπορεί να πραγματοποιηθεί και ως αναθεωρητική (revisional) επέμβαση, μετά από ένα μη πλήρως επιτυχημένο Sleeve.
Στο πρώτο μέρος της επέμβασης ο ασθενής υποβάλλεται σε κάθετη γαστρεκτομή (Sleeve). Στο δεύτερο μέρος, το δωδεκαδάκτυλο διαιρείται αμέσως μετά τον πυλωρό (που είναι το σημείο εξόδου του στομάχου) και συνδέεται με μια εκτροπή με τον ειλεό. Έτσι η φυσική πορεία της τροφής παρακάμπτει ένα μακρύ τμήμα του λεπτού εντέρου, τις εκκρίσεις της χολής, του ήπατος και του παγκρέατος και ακολουθεί μια νέα, διαφορετική οδό. Λόγω τη παράκαμψης, η απορρόφηση θρεπτικών συστατικών και θερμίδων μειώνεται.
Ειδικά πλεονεκτήματα της SADI-S
Σε σχέση με την χολοπαγρεατική παράκαμψη είναι μια πολύ απλούστερη τεχνική, καθώς διενεργείται μία αναστόμωση αντί για δύο. Τα πλεονεκτήματα της μίας αναστόμωσης είναι πολλά:
• Μειώνεται σημαντικά ο κίνδυνος επιπλοκών, όπως η αναστομωτική διαφυγή
• Ο χειρουργικός χρόνος συντέμνεται
• Δεν διαταράσσεται το μεσεντέριο και έτσι μειώνεται η πιθανότητα εμφάνισης εσωτερικής κήλης
• Έχει μικρότερο κίνδυνο δυσαπορρόφησης βιταμινών και μικροθρεπτικών συστατικών
Eπιφέρει
• Μεγαλύτερη απώλεια βάρους
• Μεγαλύτερη ύφεση των συννοσηρών παθήσεων
Η διατήρηση του πυλωρού έχει πολλά πλεονεκτήματα όπως:
• Ενισχυμένη απορρόφηση θρεπτικών συστατικών
• Μειωμένος κίνδυνος επιπολοκών (dumping syndrome και αναστομωτικά έλκη)
• Δεν διαταράσσεται η επικοινωνία στομάχου – εγκεφάλου, εξασφαλίζοντας ότι αποστέλλεται το σήμα πληρότητας και κορεσμού.
Έχει υπολογιστεί ότι η επί τοις εκατό απώλεια του πλεονάζοντος βάρους όσων υποβάλλονται σε SADI-S ακολουθεί την εξής πορεία:
• 30% στους 3 μήνες
• 55% στους 6 μήνες
• 70-87% στους 12 μηνες
• 85-93,9% στους 24 μήνες
Αποτελεσματική αντιμετώπιση παθήσεων που σχετίζονται με την παχυσαρκία
• Στο 62,9% των ασθενών, τον πρώτο μετεγχειρητικό χρόνο
• Στο 74,1-87,5% των ασθενών, δύο με τέσσερα χρόνια μετεγχειρητικά
• Στο 86,6% των ασθενών , πέντε χρόνια μετά. Η ύφεση αυτή διατηρήθηκε μέχρι και 10 χρόνια που διήρκησε η παρακολούθηση τους.
Στο 63,2-96,3% των ασθενών, για τουλάχιστον 6 χρόνια μετά
Στο 66% των ασθενών, για τουλάχιστον 6 χρόνια μετά
Στο 68-73% των ασθενών, για τουλάχιστον 6 χρόνια μετά
Επιπλοκές SADI-S
• Θνητότητα: 0-0,6%
• Γαστροεντερική αιμορραγία: 1,1 %
• Μόλυνση τραύματος: 1%
• Αναστομωτική διαφυγή: 0,9 %. Σε άλλες μελέτες το ποσοστό κυμαίνεται από 0,44 – 4%.
• Ενδοκοιλιακό απόστημα: 0,6%
• Διάτρηση λεπτού εντέρου: 0,4%
• Διαφυγή του Sleeve: 0,4%
• Διαρροές δωδεκαδακτυλικού κολοβώματος: 0,3%
• Πιθανότητα επανεισαγωγής: 0,8%
• Πιθανότητα επανεπέμβασης: 1,7%
• Χρόνια διάρροια: 2,9%
• Ναυτία και έμετος: 1,7%
• Dumping Syndrome/Δυσαπορρόφηση θρεπτικών συστατικών:1,3%
• Κήλη: 0,3%
• Aνάπτυξη ή επιδείνωση παλινδρόμησης: 8,3% (λόγω του ότι το sleeve επιφέρει ένα υψηλών πιέσεων στομάχι)
• Παλινδρόμηση χολής: 1,23%
• Διατροφικές ανεπάρκειες
Λόγω της υποαπορροφητικής φύσης της επέμβασης, ίσως χρειαστεί η μακροπρόθεσμη λήψη συμπληρωμάτων ασβεστίου, σιδήρου, Βιταμίνης D, E, A και πρωτεϊνών. Η συστηματική μετεγχειρητική παρακολούθηση που παρέχει η ομάδας είναι καθοριστικής σημασίας παράγοντας για την έγκαιρη ανίχνευση και αντιμετώπιση οποιασδήποτε ανεπάρκειας σε βιταμίνες. Έχει φανεί ερευνητικά, ότι όσοι δεν τηρούν το follow-up, έχουν υψηλότερο κίνδυνο να εμφανίσουν διατροφικές ανεπάρκειες.
Βιβλιογραφία
Agrawal S, editor. Obesity, Bariatric and Metabolic Surgery. A Comprehensive Guide. 2nd ed. Springer; 2023.
Santoro S, Castro LC, Velhote MCP, Malzoni CE, Klajner S, Castro LP, et al. Sleeve gastrectomy with transit bipartition: a potent intervention for metabolic syndrome and obesity. Ann Surg. 2012;256(1):104–10. https://doi.org/10.1097/SLA.0b013e31825370c0.
Mahdy T, Wahedi A, Schou C. Efficacy of single anastomosis sleeve ileal (SASI) bypass for type-2 dia- betic morbid obese patients: gastric bipartition, a novel metabolic surgery procedure: a retrospective cohort study. Int J Surg. 2016;34:28–34. https://doi.org/10. 1016/j.ijsu.2016.08.018.
Mahdy T, Alwahedi AW, Schou C. Laparoscopic single anastomosis sleeve ileum bypass (SASI bypass): technique and preliminary results. Surg Obes Relat Dis. 2015;11(6):S169. https://doi.org/10.1016/j.soard.2015. 08.266.
Elbanna H, Ghnnam W, Negm A, Youssef T, Emile S, Metwally TE, et al. Impact of preoperative body mass index on the final outcome after laparoscopic sleeve gastrectomy for morbid obesity. Ulus Cerrahi Derg. 2016;32(4):238–43. https://doi.org/10.5152/UCD. 2016.3275.
Dixon JB, le Roux CW, Rubino F, Zimmet P. Bariatric surgery for type 2 diabetes. Lancet. 2012;379(9833): 2300–11. https://doi.org/10.1016/S0140-6736(12) 60401-2.
Noun R, Skaff J, Riachi E, Daher R, Antoun NA, Nasr M. One thousand consecutive mini-gastric bypass: short and long-term outcome. Obes Surg. 2012;22(5): 697–703. https://doi.org/10.1007/s11695-012-0618-z. Lee WJ, Ser KH, Lee YC,
Tsou JJ, Chen SC, Chen JC. Laparoscopic Roux-en-Y vs. mini-gastric bypass for the treatment of morbid obesity: a 10-year experi- ence. Obes Surg. 2012;22(12):1827–34. https://doi. org/10.1007/s11695-012-0726-9.
Madyan A, Emile SH, Abdel-Razik MA, Ellithy R, Elbanna HG, Elshobaky A. Laparoscopic single anastomosis sleeve ileal (SASI) bypass for patients with morbid obesity: technical description and short-term outcomes. Surg Laparosc Endosc Percutan Tech. 2020;30(2):e13–7. https://doi.org/10.1097/SLE. 0000000000000763.
Mahdy T, Emile SH, Madyan A, Schou C, Alwahidi A, Ribeiro R, et al. Evaluation of the efficacy of single anastomosis sleeve ileal (SASI) bypass for patients with morbid obesity: a multicenter study. Obes Surg. 2020;30(3):837–45. https://doi.org/10.1007/s11695- 019-04296-3.
Emile SH, Madyan A, Mahdy T, Elshobaky A, Elbanna HG, Abdel-Razik MA. Single anastomosis sleeve ileal (SASI) bypass versus sleeve gastrectomy: a case- matched multicenter study. Surg Endosc. 2020; https://doi.org/10.1007/s00464-020-07430-w.
Brown W, Ooi G, Higa K, Torres A, et al. Single anastomosis duodenal-ileal bypass with sleeve gastrec- tomy/one anastomosis duodenal switch (SADI-S/ OADS) IFSO position statement. Obes Surg. 2018;28(5):1207–16.
Kara Kallies MS, Ann M. Rogers, M.D., F.A.C.S., F.A. S.M.B.S., for the American for Metabolic and Bariatric Surgery Clinical Issues Committee Society. American Society for Metabolic and Bariatric Surgery updated statement on single-anastomosis duodenal switch. Surg Obes Relat Dis. 2020;16:825–30.
Spinos D, et al. The effectiveness of single-anastomosis duode- noileal bypass with sleeve gastrectomy/one anastomosis duo- denal switch (SADI-S/OADS): an updated systematic review. Obes Surg. 2021;31(4):1790–800.
Shoar S, et al. Single Anastomosis Duodeno-Ileal Switch (SADIS): A Systematic Review of Efficacy and Safety. Obes Surg. 2018;28(1):104–13.
Topart P, Becouarn G. The single anastomosis duodenal switch modifications: a review of the current literature on outcomes. Surg Obes Relat Dis. 2017;13(8):1306–12.
Marincola G, et al. Medium-term nutritional and metabolic outcome of single anastomosis duodeno-ileal bypass with sleeve gastrectomy (SADI-S). Nutrients 2023;15(3).
Surve A, et al. Long-Term (> 6 Years) Outcomes of duodenal switch (DS) versus single-anastomosis duodeno-ileostomy with sleeve gastrectomy (SADI-S): a matched cohort study. Obes Surg. 2021;31(12):5117–26
Abi Mosleh K, Belluzzi A, Jawhar N, Marrero K, Al-Kordi M, Hage K, et al. Single anastomosis duodenoileostomy with sleeve: A comprehensive review of anatomy, surgical technique, and outcomes. Current Obesity Reports. 2024 Jan 3;13(1):121–31. doi:10.1007/s13679-023-00535-y
